Việt Nam là quốc gia có tỷ lệ người mắc bệnh phổi tắc nghẽn mạn tính(COPD) cao nhất Khu vực châu Á Thái Bình Dương, với hơn 4 triệu người mắc .Tuy nhiên theo cảnh báo của các chuyên gia số người mắc COPD tại Việt Nam tiếp tục gia tăng và diễn biến nặng.
1. Định nghĩa:
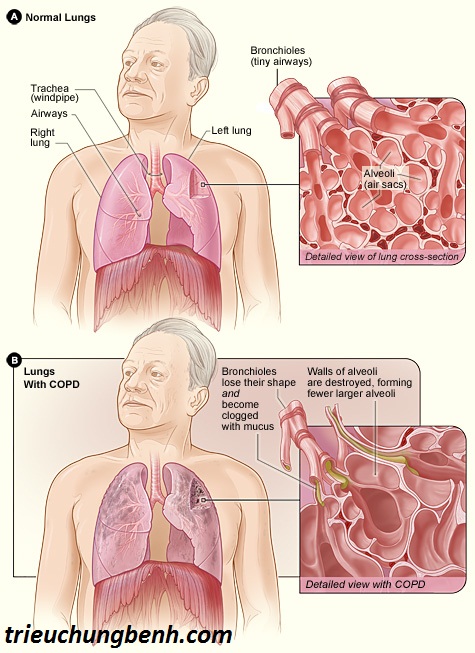
– Bệnh phổi tắc nghẽn mạn tính ( BPTNMT : Chronic obstructive pulmonary disease-COPD ) là một bệnh có đặc điểm tắc nghẽn lưu lượng khí thở ra thường xuyên bị hạn chế không hồi phục hoặc chỉ hồi phục một phần, tiến triển, thường có tăng phản ứng đường thở, do viêm phế quản mạn tính và khí phế thũng gây ra
– Có thể coi BPTNMT là một loại bệnh do biến chứng của viêm phế quản mạn tính, khí phế thũng và hen phế quản ở mức độ không hồi phục. Cần được coi là loại bệnh mạn tính nặng, để có biện pháp phòng và điều trị sớm. Chẩn đoán BPTNMT khi có tắc nghẽn đường thở cố định do viêm phế quản mạn tính và khí phế thũng gây ra, hen phế quản có tắc nghẽn đường thở cố định không hồi phục cũng gọi là BPTNMT .
2. Những dấu hiệu của bệnh COPD
Những dấu hiệu gợi ý xuất hiện bệnh ở những đối tượng này bao gồm: ho thúng thắng hoặc thành cơn, khạc đờm kéo dài về buổi sáng, hoặc những người có tiếp xúc thường xuyên yếu tố nguy cơ có biểu hiện mệt nhanh khi đi bộ, hoặc làm việc cùng người khác. Dấu hiệu khó thở thường chỉ xuất hiện khi bệnh đã ở giai đoạn muộn.
Cần lưu ý, không nên xem nhẹ những biểu hiện ho, khạc đờm vào buổi sáng ở những người đang hút thuốc, không nên nghĩ rằng ho là biểu hiện thông thường ở người hút thuốc, vì như vậy sẽ bỏ sót chẩn đoán bệnh COPD, đến khi xuất hiện khó thở gắng sức, khó thở thường xuyên hoặc khi thay đổi thời tiết mới đi khám bệnh thì bệnh thường đã ở giai đoạn muộn, chức năng phổi đã suy giảm nhiều, do vậy việc điều trị thường ít mang lại hiệu quả.
Bệnh nhân có bệnh COPD thường có lồng ngực căng tròn, nếu đo kích thước lồng ngực ở chỗ rộng nhất theo chiều trước sau sẽ thấy bằng hoặc lớn hơn kích thước theo chiều ngang (trong khi ở người bình thường có kích thước lồng ngực theo chiều ngang lớn hơn chiều trước sau) và được gọi là lồng ngực hình thùng. Có tình trạng này là do lòng các nhánh phế quản nhỏ ở người bệnh COPD bị tắc hẹp thường xuyên, không khí vào phổi được, nhưng đến khi thở ra, đường thở bị tắc, gây nên ứ khí trong phổi.
Trong giai đoạn nặng của COPD, không khí ra vào phổi bị cản trở và không được đổi mới thường xuyên, bên cạnh đó, do vách các phế nang (túi chứa khí của phổi) cũng bị phá hủy, lại càng làm cản trở sự trao đổi khí do vậy làm nồng độ khí oxy trong máu bệnh nhân bị giảm, tích đọng nhiều khí cacbonic. Tình trạng thiếu oxy thường xuyên sẽ ảnh hưởng tới hoạt động của nhiều cơ quan đặc biệt là tim.
Những bệnh nhân đã có suy hô hấp, thông thường sẽ ảnh hưởng nghiêm trọng tới chất lượng cuộc sống, người bệnh ít đi lại, chủ yếu sống trong nhà, giao tiếp xã hội bị hạn chế, chất lượng công việc, tình cảm của bệnh nhân bị ảnh hưởng nghiêm trọng… về lâu dài, bệnh nhân thường xuyên có cảm giác cô đơn, cảm giác mình trở thành gánh nặng cho gia đình và xã hội… do vậy có thể gây trầm cảm… Bên cạnh đó, khoảng 60% các bệnh nhân COPD có chỉ định thở oxy dài hạn, những trường hợp này thường cần nằm tại chỗ từ 16-18 giờ/ ngày, càng làm gia tăng tình trạng trầm cảm của bệnh nhân
3. Chẩn đoán
– Chẩn đoán sớm bằng đo phế dung ký.
– Thử thuốc dãn phế quản:
+ Đáp ứng với thuốc dãn phế quản được đánh giá bởi hoặc đo phế dung ký + hít thuốc dãn phế quản (ví dụ: hít salbutamol 400 μg) hoặc đo PEF trước và sau khi dùng thuốc. Trong COPD, không có đáp ứng (ngược lại bệnh suyễn có đáp ứng).
– Điều trị thử bằng thuốc kháng viêm:
+ Uống prednisolone, ban đầu 30-40 mg / ngày (nếu cần thiết, cho thuốc chống loét dạ dày, ví dụ: ức chế bơm proton), hoặc hít steroid (ví dụ: budesonide 400-800 μg hai lần / ngày). Thời gian thử nghiệm với uống là 2 tuần, với hít steroid là 6 tuần.
+ Nếu đáp ứng (PEF tăng> 20% và / hoặc tăng FEV1> 12% và ít nhất 200 ml) cho thấy bệnh nhân bị suyễn.
– Trao đổi khí
+ giảm trong COPD
– Phân tích khí máu
+ Vào cuối giai đoạn của COPD khí máu động mạch pO2 giảm và có thể làm tăng pCO2
– X-quang ngực có giá trị giới hạn trong chẩn đoán COPD.
– Theo tiêu chuẩn quốc tế, giá trị ngưỡng cho chẩn đoán COPD nhẹ là FEV1/FVC <70% sau khi thử thuốc dãn phế quản, khi FEV1 > 80% giá trị dự đoán.
4. Điều trị
Chấm dứt của hút thuốc lá
– Yếu tố quan trọng nhất liên quan đến tiên lượng.
– Hiện tại, không có thuốc làm chậm suy giảm chức năng của phổi nếu bệnh nhân tiếp tục hút thuốc lá. Thuốc chỉ là hữu ích cho loại bỏ các triệu chứng và trong điều trị đợt cấp.
* Quy tắc cơ bản của điều trị thuốc
– Bệnh nhẹ
+ Bệnh nhân không triệu chứng
Không dùng thuốc trị liệu
+ Bệnh nhân thỉnh thoảng có triệu chứng (thường FEV1> 50% giá trị dự đoán)
Anticholinergics hay kích thích beta-2 tác dụng ngắn theo đáp ứng lâm sàng.
Dùng thử steroid, nếu nghi ngờ là bệnh suyễn
– Các triệu chứng thường xuyên (FEV1 thường <50% giá trị dự đoán)
+ Anticholinergics và kích thích beta-2 tác dụng ngắn theo đáp ứng lâm sàng hoặc
+ Anticholinergic tác dụng kéo dài hoặc kích thích beta-2, hoặc kết hợp cả 2.
+ Nếu bệnh thường xuyên hít glucocorticoid.
+ Hoặc dùng thử Theophylline, nếu các triệu chứng kéo dài
+ Phẫu thuật.
* Thuốc dãn phế quản
– Thuốc anticholinergic hít tác dụng ngắn (Ipratropium , oxytropium bromide) hoặc tác dụng lâu dài (Tiotropium)
+ Thuốc chọn lựa đầu tiên
+ Liều phải đủ cao; mỗi 4-6 lần / ngày với thuốc tác dụng ngắn, mỗi ngày một lần với Tiotropium.
– Thuốc kích thích beta giao cảm hít (salbutamol, terbutaline, fenoterol)
+ Có thể được kết hợp với một thuốc anticholinergic.
+ Kích thích beta giao cảm tác dụng kéo dài (formoterol, salmeterol) có thể cải thiện chất lượng cuộc sống và làm giảm các triệu chứng.
– Uống, Theophylline tác dụng kéo dài
+ Tác dụng phụ (hệ thần kinh trung ương, các triệu chứng dạ dày ruột) theo của nồng độ huyết thanh là cần thiết!)
+ Rối loạn nhịp, co giật là dấu hiệu độc tính.
+ Hãy ghi nhớ các tương tác với các loại thuốc (ví dụ như thuốc kháng sinh)!
* Thuốc chống viêm
– Hít steroid cho các bệnh nhân tái phát thường xuyên.
* Điều trị đàm
– Thuốc tan đàm chỉ nên được sử dụng tạm thời.
* Điều trị đợt cấp tính
– Thở Oxygen qua ống mũi hoặc venturi mask. Thận trọng, nếu không có phân tích khí máu ĐM, nồng độ oxy mask không nên vượt quá 28%, hoặc ống thông mũi, không nên vượt quá 2 l / phút ở những bệnh nhân trên 50 tuổi.
– Thông khí áp lực dương không xâm nhập bằng cách sử dụng mask giúp cải thiện phục hồi trong đợt cấp tính nặng của COPD.
– Hít thuốc kích thích giao cảm (2,5-5 mg salbutamol hoặc terbutaline 5-10 mg) khí dung hoặc xịt. Ipratropium bromide 0,5 mg thường được kết hợp.
– Không có bằng chứng về tác dụng của Theophylline truyền TM và sử dụng nó không khuyến khích. Đôi khi nó có thể được sử dụng liều 0,5 mg / kg / h, nếu đáp ứng điều trị kém với các điều trị khác. Theophylline huyết thanh cần được theo dõi nếu có thể.
– Methyl prednisolone 0,5 mg / kg mỗi 6 giờ có thể mang lại lợi ích. Uống corticosteroids (prednisolone 30-40 mg / ngày) được đề nghị cho 7-14 ngày.
* Nhiễm trùng cấp tính
– Kháng sinh điều trị trong một đợt cấp của COPD còn tranh cãi. Những yếu tố bắt đầu điều trị kháng sinh bao gồm
+ Khó thở
+ Đàm nhiều
+ Đàm mủ.
– Nếu bệnh nhân có hai hoặc ba triệu chứng liệt kê ở trên, chỉ định kháng sinh.
– Kháng sinh trong điều trị:
+ Amoxicillin 500 mg ba lần mỗi ngày cho 10 ngày
+ Doxycycline 150 mg / ngày một lần cho 10 ngày
+ Sulpha-trimethoprim, trimethoprim liều 160 mg hai lần mỗi ngày trong 10 ngày.
– Thuốc kháng sinh không sử dụng trong điều trị duy trì .
* Nâng cao năng lực tập luyện
– Tập thể dục vừa, thường xuyên, lâu dài
* Tiêm chủng
– Tiêm phòng cúm hàng năm cho tất cả các bệnh nhân giảm chức năng thông khí.
– Tiêm phòng phế cầu có thể mang lại lợi ích.
* Oxy trị liệu tại nhà
– Oxygen trị liệu tại nhà được sử dụng để ngăn chặn gia tăng áp lực động mạch phổi và cải thiện chất lượng cuộc sống của bệnh nhân.
– Hiệu quả liệu pháp oxy trên các triệu chứng (ví dụ như thở dốc) là khá hạn chế.
– Oxygen trị tại nhà chỉ cho những bệnh nhân hạ oxy máu mạn tính.
– Quyết định điều trị phải được thực hiện sau khi xem xét kỹ lưỡng
Mọi vấn đề về sức khỏe, vui lòng gọi đến tổng đài 19006237 để nhận được sự tư vấn trực tiếp từ các chuyên gia.
S&T